بارداری یکی از مراحل بزرگ و مهم در زندگی زنان است که با خود شادی و همچنین مسئولیتهای بسیاری را به همراه دارد. اما متأسفانه، در برخی موارد، بارداری پایان نمیرسد و جنین قبل از هفته بیستم بارداری متوقف میشود. این واقعه ناخواسته که به آن سقط جنین میگویند، میتواند برای زنان و خانوادههاشان تجربهای دردناک و دشوار باشد.
در این پست وبلاگ، قصد داریم به بررسی علل، عوامل و خطرات سقط جنین بپردازیم. با ما همراه باشید.
سقط جنین چیست؟
فهرست مطالب
سقط جنین به توقف بارداری پیش از هفته بیستم بارداری گفته میشود. به عبارت دیگر، وقتی که جنین قبل از دوره 20 هفتهای بارداری نمیتواند در رحم رشد کند و هرگونه علائم زنده ماندن جنین وجود نداشته باشد، سقط جنین اتفاق میافتد. سقط جنین میتواند به صورت طبیعی یا با کمک روشهای پزشکی انجام شود.
انواع سقط جنین
سقط جنین به چندین نوع تقسیم میشود. این انواع عبارتند از:
- سقط جنین طبیعی: در این نوع سقط، بدون هیچ مداخله پزشکی اقدام به خروج جنین از رحم میکند. در بیشتر موارد، سقط جنین طبیعی به علت مشکلات ژنتیکی یا تشکیل نشدن صحیح جنین، رخ میدهد.
- سقط جنین دستی: در این نوع سقط، پزشک با استفاده از ابزارهای خاصی مانند واژینال سونوگرافی و یا ابزارهای دیگر، مانند کریتاژ (Curettage)، جنین را از رحم خارج میکند. این روش معمولاً در صورتی استفاده میشود که سقط طبیعی به طور کامل انجام نشده باشد یا خطر برای سلامت جسمی یا روانی مادر وجود داشته باشد.
- سقط دارویی: در این روش، داروهای خاصی مانند میفیپریستون (Mifepristone) و میزوپراستل (Misoprostol) به مادر تجویز میشود تا رحم تنگ شود و جنین خارج شود. این روش معمولاً در مراکز بهداشتی و پزشکی به عنوان یک روش غیرجراحی برای سقط جنین استفاده میشود.
- 4.سقط جنین هدایت شده: در این روش، پزشک با استفاده از روشهای تصویربرداری مانند سونوگرافی، جنین را هدایت میکند تا خارج شود. این روش معمولا در مواردی استفاده میشود که سقط دارویی موفقیت آمیز نباشد یا نیاز به مداخله پزشکی داشته باشد.
- سقط جنین بر اثر عوامل جسمی یا زیستمحیطی: سقط جنین ممکن است بر اثر عوامل جسمی یا زیستمحیطی نظیر عفونتها، بیماریهای مادر، ترشحات نامناسب رحم، مصرف داروهای ضدتشنج، تراشیدگی رحم و … رخ دهد.
مهم است بدانید که هر نوع سقط جنین بهتر است تحت نظر پزشک متخصص انجام شود و مراحل و روشهای صحیح آن را به شما توضیح دهد.
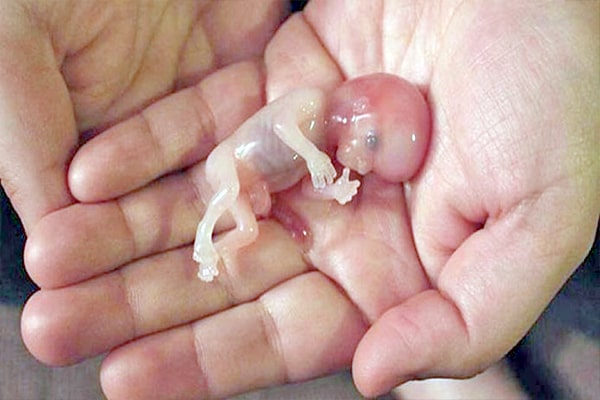
علائم و نشانه های سقط جنین
علائم و نشانههای سقط جنین ممکن است متفاوت باشند و به میزان بارداری و عوامل مختلفی که در سقط نقش دارند، بستگی داشته باشند. اما برخی از علائم و نشانههای شایع سقط جنین عبارتند از:
- خونریزی و لکهریزی: خونریزی قابل توجه و یا لکهریزی درون رحمی ممکن است نشانهای از سقط جنین باشد. این خونریزی ممکن است برای چند ساعت یا چند روز ادامه داشته باشد.
- درد شکمی: درد شکمی شدید یا ملایم در ناحیه پایین شکم و قسمت پایینی پشت ناحیه لگنی ممکن است همراه با سقط جنین باشد. این درد ممکن است به صورت مانند ماهیچه کششی یا درد مانند زمان قاعدگی باشد.
- تغییر در علائم بارداری: اگر علائم بارداری شما ناگهان کاهش یا ناپدید شوند، ممکن است نشانه سقط جنین باشد. این ممکن است شامل کاهش رشد سینهها، کاهش حجم رحم یا کاهش حس قاعدگی باشد.
- تغییر در هورمون های بارداری: تغییرات در سطح هورمونهای بارداری نظیر افزایش هورمون های بارداری (بتا HCG)، افزایش پروژسترون و استرادیول و یا کاهش آنها میتواند نشانه سقط جنین باشد.
در هر صورت، اگر شما احساس میکنید که ممکن است دچار سقط جنین شدهاید، بهتر است به پزشک خود مراجعه کنید تا وضعیت را بررسی و تشخیص دقیقی برای شما قرار دهد.
عوامل مؤثر در سقط جنین
عوامل موثر در وقوع ناهنجاریهای کروموزومی شامل موارد زیر است:
- بالا بودن سن مادر: با افزایش سن مادر، احتمال وقوع ناهنجاری کروموزومی نیز افزایش مییابد. این به دلیل کاهش کیفیت و تغییرات در کروموزومهای تخمک مادر مربوط میشود.
- بالا بودن سن پدر: همچنین، بالا بودن سن پدر نیز میتواند باعث افزایش خطر وقوع ناهنجاری کروموزومی در فرزندان شود. این به دلیل احتمال افزایش تعداد خطاهای ژنتیکی در اسپرم پدر مربوط میشود.
- افزایش تعداد بارداریهای یک زن: زنانی که تعداد بارداریهای بیشتری داشتهاند، احتمال وقوع ناهنجاریهای کروموزومی بیشتری دارند. این به دلیل افزایش احتمال خطاهای ژنتیکی در هر بار بارداری میباشد.
- حاملگی مجدد با فاصله ۳ ماه بعد از تولد یک نوزاد زنده: حاملگی مجدد با فاصله زمانی کم بعد از تولد یک نوزاد زنده، میتواند خطر وقوع ناهنجاریهای کروموزومی را افزایش دهد. این به دلیل عدم بهبود کامل بدن مادر و نیاز به زمان کافی برای بهبود و بازسازی منابع بدنی مربوط میشود
- داشتن سابقه سقط یا مردهزایی در حاملگیهای قبلی: زنانی که در حاملگیهای قبلی سابقه سقط یا مردهزایی داشتهاند، ممکن است با خطر بیشتری برای وقوع ناهنجاریهای کروموزومی روبهرو شوند.
- آسیب به تخمک: آسیب به تخمک میتواند باعث وقوع ناهنجاریهای کروموزومی در جنین شود.
- وجود ناهنجاریهای ارثی و ژنتیکی: حدود 50 تا 60 درصد از سقطهای جنینی ناشی از عوامل ژنتیکی و وراثتی هستند.
- ابتلا مادر به بیماریهای عفونی: بیماریهای عفونی مادر مانند سرخک، عفونتهای مقاربتی و تب مالت میتوانند باعث سقط جنین شوند.
- ابتلا مادر به بیماریهای مزمن: بیماریهای مزمن مانند سل، افزایش فشار خون، بیماریهای کلیوی و سرطان نیز میتوانند به وقوع سقط جنین کمک کنند.
- بیماریهای غددی: بروز بیماریهایی مانند دیابت قندی و کم کاری تیروئید نیز میتواند خطر سقط جنین را افزایش دهد.
- مصرف سیگار، الکل و داروهای ضد بارداری: مصرف سیگار، الکل و برخی داروها نیز میتوانند عواملی باشند که به وقوع ناهنجاریهای کروموزومی و سقط جنین کمک میکنند.
- اختلال در سیستم ایمنی مادر: اختلال در سیستم ایمنی مادر میتواند باعث تولید آنتیبادیها علیه جنین شود و منجر به سقط جنین شود.
- ناهنجاریهای رحمی: ناهنجاریهای رحمی مانند رحم دوشاخ، چسبندگی رحمی و وجود فیبرومهای رحمی نیز از عوامل مهم در وقوع سقط جنین هستند.
- نارسایی دهانه رحم: نارسایی دهانه رحم مانند گشادگی زیاد دهانه رحم و ضعف دهانه رحم نیز میتوانند به وقوع سقط جنین کمک کنند.
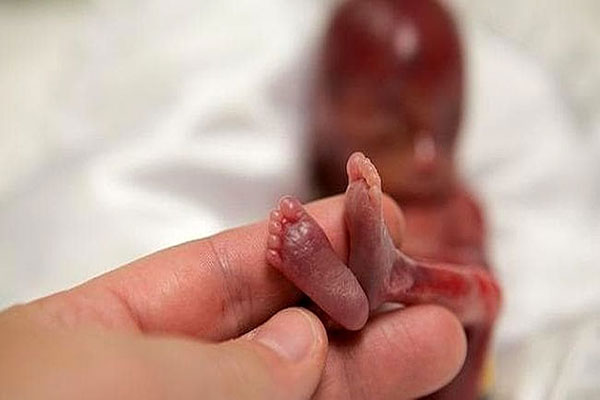
خطرات سقط جنین
سقط جنین علاوه بر اینکه منجر به از بین رفتن بارداری میشود، با پیامدهای منفی دیگری همراه است. در زیر تهدیدات اصلی که پس از سقط جنین میتوانند سلامت مادران را به خطر بیندازند، ذکر شده است:
- خونریزی: اگر خونریزی پس از سقط جنین ادامه دارد، میتواند به طور قابل توجهی سلامت جسمانی زن را تهدید کند.
- عفونت: هنگام سقط جنین، اقدامات درمانی انجام میشود که ممکن است به عفونت در نواحی داخلی و خارجی رحم منجر شود. این عفونتها ممکن است باعث بروز التهابات داخل رحم و عفونت لوله رحم شوند. احتمال از دست دادن توانایی بارداری برای همیشه نیز وجود دارد.
- شوک باکتریال: عفونت باکتریایی سبب بروز شوک باکتریال میشود که به وضعیت قابل توجهی از عدم تعادل در فشار خون و نارسایی عملکرد عضله قلبی منجر میشود.
- خطر مرگ و میر مادر: پس از سقط جنین، حتی خطر مرگ برای مادر نیز وجود دارد.
- افزایش خطر سقط جنین در بارداریهای آینده: بر اساس آمارها، زنانی که سابقه سقط جنین، به خصوص سقط غیرقانونی (الکتیو) را دارند، در بارداریهای بعدی با احتمال بیشتری با خطر سقط جنین مواجه میشوند و ممکن است با ناباروری مواجه شوند.

دارای بورد تخصصی زنان، زایمان و نازایی از دانشگاه علوم پزشکی تهران و مدرس دانشگاه علوم پزشکی تهران هستند، همچنین: فلوشیپ فوق تخصصی جراحی های کف لگن در زنان، فلوشیپ فوق تخصصی زنان از دانشگاه علوم پزشکی تهران، جراحی زیبایی و ترمیمی واژن از دانشگاه علوم پزشکی تهران، فوق تخصصی اوروگاینکولوژی (تشخیص و درمان طبی و جراحی مشکلات ادراری در زنان) از دانشگاه علوم پزشکی تهران، فلوشیپ فوق تخصصی جراحی زیبایی، بازسازی و ترمیمی واژن از دانشگاه علوم پزشکی تهران هستند.


0 دیدگاه